北京新阳光慈善基金会于2009年在北京市民政局注册成立,其前身为2002年成立的北京大学阳光志愿者协会,由北京大学学生刘正琛在身患白血病后发起成立,2013年在国内率先由非公募基金会转型为公募基金会。新阳光在成立后本着“用爱自己的心去爱别人”的宗旨,在医疗和教育领域创建了“新阳光病房学校”、“生命的礼物”、“阳光骨髓库”等多个品牌项目。
新阳光基金会根据捐赠人或发起人意愿设立、实行专款专用、在本组织运作框架下有一定独立自主性的专用资金。目前在新阳光设立的专项基金有: 峥爱基金、 助医儿童白血病研究基金、 一元儿童噬血基金、 儿童舒缓治疗专项基金、 香柏树专项基金、 爱在专项基金、 爱里的心先心病专项基金、 V爱血液病公益基金、 源公益专项基金、 焕蓝梦想基金、 京西专项基金、 信美相互少儿救助专项基金等。
新阳光联劝伙伴(竹林计划)是北京新阳光慈善基金支持的医疗、教育等领域的初创或者草根公益组织,新阳光为这些组织提供团队培训、能力建设、联合劝募、宣传倡导、咨询等服务和支持,致力于促进医疗、教育等领域公益事业的发展,更好地服务目标人群。
1.微信端,请点击右上角选择分享本文
2.浏览器中,请选择分享功能分享本文
【时 间】2016年9月4日20:00-21:00
【参与人数】现场1420人次,截至发稿统计5508人次
【主讲嘉宾】张洪涛 美国宾夕法尼亚大学医学院研究副教授
【文字整理】冯子路 王丹迪

香七
邵彬
香七
谢邵大夫谢!我和邵大夫初衷一样哈!下面给大家介绍一下今晚的分享嘉宾张洪涛教授。张教授是美国宾夕法尼亚大学医学院病理及实验医学系研究副教授,研究领域为癌症和细胞免疫炎症的分子机理及药物研发。笔名“一节生姜”,著有科普读物《吃什么呢?——舌尖上的思考》。张教授人在美国,克服时差,在繁忙的科研以及教学中抽身出来为大家分享。张教授已经是第二次来到香七微课堂了,上次他给大家分享“乳腺癌吃什么”的主题,创造了香七微课堂历史最高病友收听率,可见有多精彩哈!这次我们再次邀请到张教授给大家分享乳腺癌基因检测,大家可以编辑好文字问题,等张教授的主题分享结束后询问。
给大家几个提示,张教授所在的实验室就是最早发明HER2阳性抗体的实验室,现在用的靶向药物赫赛汀的原型就是在那里最早发现的,所以可见张教授所在实验室对乳腺癌的治疗上做出的杰出的贡献。既然可以跟张教授进行直接的互动,机会非常难得,大家可以询问,准备好问题就可以了。
就我的知识范畴理解的乳腺癌发病的原因就是基因突变和免疫逃逸。这次张教授跟大家分享乳腺癌基因检测,就是从根本上让大家认识身体怎么了?基因怎么了?为什么会得乳腺癌?医学上针对于基因变异能够有的治疗是什么?哪基因检测是必要的,哪些是不必要的?因为基因检测非常贵,这次可以问问张教授。
我们的微课堂还是以语音加图文的方式开始,微课堂现场前半小时是嘉宾分享,之后是互动环节,大家可以文字提问。即使是微课堂全部结束,这些语音也可以保留下来,不定时地、不限次数地重新听。再次提醒大家,嘉宾分享的时请大家候保持安静,给嘉宾一个良好的分享环境,等结束后大家再提问。张教授,您可以开始讲了!
非常高兴今天再次在新阳光香七微课堂进行讲座。这次主要分享的是关于乳腺癌的基因检测方面的知识,希望大家能更多了解这方面的进展,帮助自己,帮助家人,同时更好地跟医生沟通。
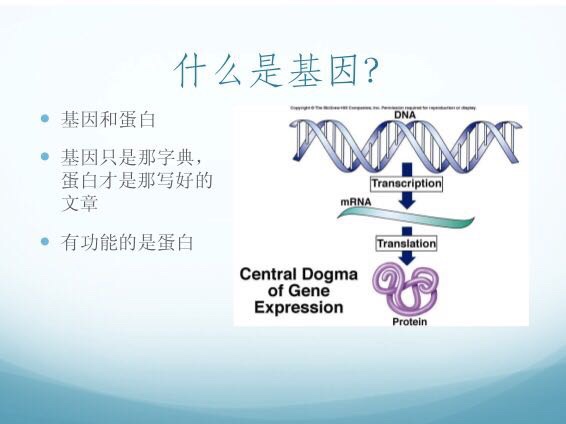
先简单说一下基因和蛋白。基因是身体里面编码蛋白的密码,相当于字典,而蛋白才是写好的文章。基因先转录成mRNA,然后再翻译成蛋白。一般而言,在人体细胞里真正直接发生功能的是蛋白,所以即便基因某个疾病的原因,治疗一般也都是以蛋白作为对象。此外,也有基因并不编码蛋白,而是有一些其他的功能,比如干扰RNA(siRNA)等,主要是调节蛋白的表达。

基因突变怎样影响乳腺癌?首先大家要知道一个观点:严格来说,癌症不是一种遗传的病,甚至不是一种单一的疾病,就乳腺癌来说只有5%-10%跟遗传有关。癌症非常复杂,乳腺癌就分很多类型,而每个人的治疗方式也不完全一样。
这里有几个概念需要了解。第一个概念是癌基因,简单一点来说,癌基因是可以导致细胞癌化的基因。一开始,癌基因被认为是外来的,比如通过一些病毒转入细胞,导致细胞癌化。后来发现其实正常细胞里面也有,以HER2为例,正常基因和癌基因编码出来的蛋白只有一个氨基酸的差别,这个有差别的氨基酸,也就是常说的蛋白的突变。
第二个概念是遗传突变,从字面意思就可以理解,这是可以遗传的突变,从上一代传到下一代,就像安吉丽娜·朱莉携带的那种BRCA的突变。
第三个概念是体突变,体突变是非遗传性的,是放射性物质、化学药物、天然致癌药物引起的在基因水平的突变。在癌细胞里面,因为基因修复系统出了问题,会有更多的突变产生,包括一些抗药性的突变,比如肺癌在治疗过程中就会产生一些对靶向治疗药物有抗性的突变。
讲乳腺癌的基因检测,首先要讲什么样的检测对病人是有用的。对于这个问题我应该是比较有切身体验的,因为我在美国做针对疾病的靶向治疗,同时也做一些检测方面的研究。但是在美国,虽然有很多的生物公司、制药公司,在各方面的科技进步很多,但是靠做检测挣钱的公司其实非常非常少。这其中的一个原因就是监管部门的在做一些很重要的事情,也就是对各种跟疾病相关的检测严格监管,好比中国的门神守护家宅,监管部门的职责就是保护消费者的权益。
如果发明了一个检测的产品,但是这个检测只能告诉病人有癌症却没有相应的治疗措施,这就有点“耍流氓”了,开发这种产品至少也是道德的沦丧,除了增加病人的忧虑或者是担心外没有产生任何一点积极的治疗意义。
当然还有比这更不道德的,比如大家走在街上可能见过一些人要给你做一个免费的抽血,其实大家听到这也许就能猜到结果了——这个抽血确实是免费的,但是要卖给你的保健品可不是免费的。为了卖个保健品,偏偏说你检查出重病或者有癌症,把人吓个半死,甚至没病都吓出病了。
我们来看看什么样的检测对正规的治疗是有用的。现在有两个指标对乳腺癌的治疗非常重要:雌激素的受体和HER2。这两个指标也作为临床风险预测的指标。我下面有一个网址,大家有空可以看一下。


登陆到这个网址可以对一个乳腺癌病人将来的进展做出估测,只需要填入病人的一些临床检测指标,这些检测指标都是国外乳腺癌临床诊断上常规的检查结果。这个网址上具体要求提供哪些信息呢?主要有年龄,癌症检出方式、肿瘤大小、肿瘤级别、癌细胞有没有侵入淋巴,另外很关键的是ER和HER2是否阳性。这些信息非常重要,有了这些信息,基本可以预测病人在未来几年内的生存的可能性有多大。
如果要做基因检测,我们需要先讲一下样本来源,主要有这么几种来源:
一个是正常组织,比如我们后面提到的乳腺癌的BRCA基因,它是可以遗传的,哪怕是从口腔组织和唾液的基因里面也能查出来有没有突变的携带;
另外一个是癌组织,可以查它里面有突变的基因,或者看有没有高表达的治疗靶点,比如说HER2;
还有一个样品来源是病人的血液,这是目前进展比较快的领域,很多研究的突破正在发生和将要发生,血液检查基本没有样品不够的问题,这样就不会发生因为没有样品无法做出检测的事情。它主要检查血液里癌细胞脱落的DNA,或者癌细胞分泌出来的东西(外泌体),甚至有的研究里是直接从血液里分离整个癌细胞来检查。
再说一下基因检测的种类。一种是全基因组测序,就是把整个人所有的基因全部测一遍。以前这是非常贵的,要几百万美元,但现在技术更新,目前来说1000美元就可以测一下。但全基因组测序效率是不高的。
现在有一种基因捕获测序,实际上是有一个名单,上面有十来二十个或五、六十个基因,这样的话可以把你的目标集中到这些基因,比较有特异性。这种相对便宜一点。
第三种称为外显子测序,并不是基因上所有的东西都能编码到蛋白里面,只有叫做外显子的这个区间才能编码蛋白,所以基因测序的时候就集中在这些区间,也能减少成本和提高效率。
第四种叫RNA(转录组)测序,如本文第一张幻灯片所示,基因先转录成RNA再翻译成蛋白,RNA测序的重点也就是测相关蛋白的序列,忽略没有编码蛋白的基因信息,因此也可以提高效率、减少成本。
还有一种更新的是表观基因组的测序,什么是表观基因呢?简单一点就是同样的基因在不同的人有不同的表现。哪怕两个人的基因一样,但是实际上他们的基因表达量是不一样的,而这些不同的表达量实际上就是表观调节的结果。
目前乳腺癌病人需要知道哪些基因有关的检测呢?第一,一些常规的基因的检测。严格来说它不叫基因检测,因为查的是蛋白质的表达量,或者通过查基因的拷贝数推断蛋白的表达量,这一般是对癌组织进行的检测,可以是免疫組化检测,也可以是测基因扩增。如果检测报告中的HER2是阳性就可做一些HER2的抗体靶向治疗,比如赫赛汀的治疗;如果 ER(雌激素受体)是阳性,就要进行一些相关的抗雌激素的治疗。
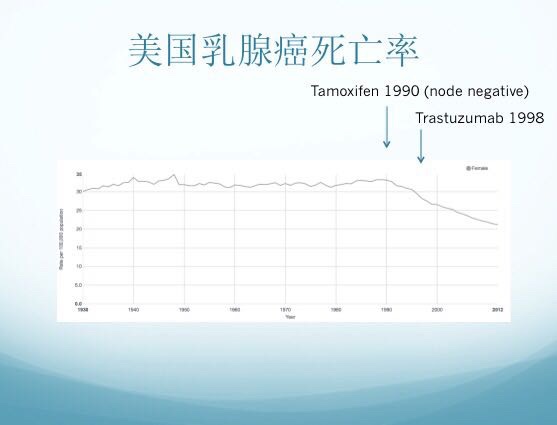
图中是美国乳腺癌死亡率的变化。大家可以看到死亡率曲线自1990年以后有一个明显往下走的趋势,这个趋势是怎么造成的呢?首先,这个拐点发生在乳房X光筛查乳腺癌普遍使用之后,但是这死亡率的持续下降,得益于针对HER2阳性肿瘤的赫赛汀抗体(Trastuzmab,曲妥珠单抗)以及针对ER阳性肿瘤的抗雌激素疗法的临床运用。
所以常规的检测中HER2和ER的结果非常重要,这些是真正针对疾病有用的检测,使得病人可以使用某些特殊的靶向治疗,这样才能够真正造成乳腺癌患者死亡率的改变。这是一个非常重要的观点。所以大家针对基因检测也需要有这样一个认识:如果一个基因检测不能跟治疗结合起来,不能带来治疗上的效果,那基本上可以说是对于病人的忽悠,是没有太多实际功用的。

下面我们讨论一下基因突变方面的检测。首先就是BRCA ,目前有两个BRCA基因:BRCA-1和BRCA-2。它主要存在于三阴性的乳腺癌病人中,是一种可以遗传的基因突变。之所以做这个检测是对两个方面有影响:手术切除和药物治疗。BRCA在后面会详细讲一讲。
第二个是药物代谢,比如P450 2D6,这是一个代谢酶,如果有突变的话,抗雌激素的药物他莫昔芬代谢就会快一些,因此有相关突变的病人使用他莫昔芬,意味着在药的剂量上可能会有一些考虑,但是病人必须跟主治医生探讨可能需要有的一些相应的调整,自己不能随便做任何决定。
另外还有就是靶向治疗的靶点。因为基因突变可以导致对靶向治疗靶点的选择,比如PIK3CA这个突变,现在知道这个突变是造成患者对赫赛汀治疗不敏感的原因之一。PIK3CA的抑制剂药物现在还在临床试验中,还没有正式成为一种治疗方式。
因为今天听众主要是乳腺癌的患者及家属,我讲得比较保守,内容主要局限于目前或者很快和治疗有关的基因突变。我们现在仔细看一下BRCA的影响。
对于BRCA突变,我们可以将安吉丽娜·朱莉的经历作为一个例子。朱莉的亲属患癌症去世,她自己也被查出有基因变异。作为有BRCA突变的携带者,她这一生中患上乳腺癌的风险非常高,大约70%-80%。从目前的数据上来看,她的情况是支持做全乳切除的。
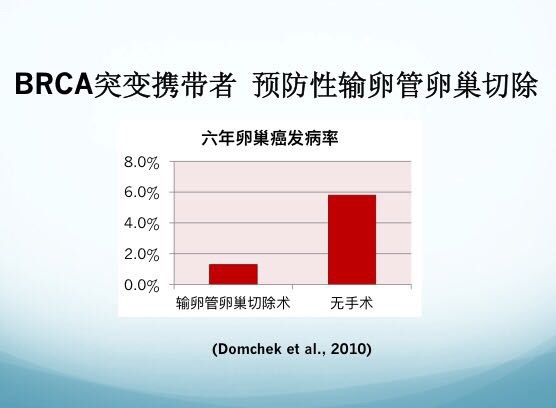
一篇在2010年发表的文献考察了欧洲和北美的两千多名BRCA突变携带者,做或不做乳房全切手术对乳腺癌和卵巢癌的发病率的影响。接受乳房全切手术的妇女有两百多名,术后三年都没有发现有乳腺癌,但是在没有做全切手术的妇女中,有98人被发现患了乳腺癌。关于这个结果后面有两个比较直观的图,如果看三年之内的发病率,全切的都没有发病,没有做切除手术的则会有6%~7%的发病率。
后来朱莉又做了一个预防性的输卵管和卵巢切除手术,这也是有科学依据的。大家能看到,如果做了手术,六年内卵巢癌发病率只有1.8%左右,而不做的话发病率则高达6%。因此,对于BRCA突变携带者进行进行一些必要的手术是有数据支持的,大家可以看到乳腺全切的效果非常明显,当然也是因为全切以后发生乳腺癌的器官已经没有了,发生乳腺癌的风险基本可以下降到0。
对于BRCA突变携带者而言,输卵管和卵巢的切除也是需要考虑的,当然不是说马上就需要做手术,但是比如说已经生完孩子了,不需要考虑这方面的问题了,那医学知道是建议最好进行切除手术。

除了对是否手术预防乳腺癌有影响,BRCA的突变也对药物治疗乳腺癌会有影响。最新的研究发现,三阴性乳腺癌BRCA突变携带者使用PARP抑制剂会有非常好的效果,但是这个药目前只是正式批准用于卵巢癌的治疗,对于乳腺癌的效果还没有完成临床试验,但是目前看到的试验效果是非常好的,所以这个药在不久的将来应该会被正式批准在乳腺癌中使用。不过这一般是针对三阴性乳腺癌的病人而言,而且要注意的是,如果病人用了铂类化疗药,它好像效果就不好了。
所以,总结一下,如果发现有这个BRCA的突变,病人就会多了很多治疗的选择。鉴于BRCA的突变率比较低,一般健康的人不需要去做这个基因检测,但是如果家族有乳腺癌病史,尤其是家族里有其他人发现是突变携带者,可以做一下这个检查。

除了这个BRCA以外还有上面提到的两个基因之外,还有什么基因突变可以检测呢?我们来看最新的一篇医学杂志上的文章,它研究的是能不能用70个基因的突变来指导治疗(Cardoso, et al, NEJM, 2016)。
幻灯片上红线以上的部分讲的是通过一些临床观察和检测的指标来判断一个乳腺癌病人做完手术后病情恶化的风险,这是目前常规的做法。我前面讲了一个网站(http://www.predict.nhs.uk/predict.html),你把相关信息输进去,它就能判断一个病人的临床风险怎么样。如果临床风险高的话就要采取积极的化疗措施,如果风险低就可以保守治疗,以观察为主。
现在有一个基因检测的办法,就是幻灯片上红线下的部分,通过对70个基因的系列进行检测,看有多少发生突变,再以此为依据打一个分值,突变多分值就高,也就是所说的基因组风险高。现在的问题就是这个基因检测的结果可不可以用来指导治疗呢?
文章的结论是,患者即便是临床指标高风险,但是如果基因组指标低风险,也可以保守一点不用化疗,因为通过化疗获得的利益太少。在五年之内,接受化疗的病人95.9%都不会发生癌转移,而不化疗的人有94.4%也不会发生癌转移,只差了一个半百分点。这个临床试验的结果很重要,可能会影响到以后跟乳腺癌治疗有关的一些措施,能够减少病人因为化疗而承受的负担。
还有一个问题是,基因组风险指标是否比临床风险指标更有效?能不能直接靠基因组风险指标来决定要不要化疗?这个临床试验的结果其实也涉及了这一点。对于基因组风险比较高但是临床风险比较低的患者,如果根据基因组的指标的指导给病人化疗,95.8%的患者在五年之内都没有癌转移;但如果根据临床指标的指导不进行化疗,也有95%的人没有出现转移,所以化疗给这部分人带来的利益也不大。
因此,基因组的检测只是作为一种辅助性的、排除性的选择,也就是不管是临床风险指标还是基因组风险指标,只要有一个指标觉得不用化疗,那就可以不做化疗。但是要提醒的是,临床风险高的而且基因组风险高的患者肯定是需要化疗的,这部分人的病情会发展很快,正如下图中红线所示,在第八年的时候40%的人会出现癌转移。

这里涉及到一个问题,保守治疗是不是就是最佳选择?我想说的是保守治疗也是一种治疗,但是对于早期的乳腺癌患者来说能手术必须手术,因为手术是最有效的治疗方式。做完手术之后90%以上的患者五年之内都不会有复发,这时候再决定是要保守治疗还是作其他的积极治疗,再去考虑通过这种治疗带来的利益有多少,同时如果是化疗的话所要承受的副作用又是多少,等等。对于一部分患者而言,如果采取保守治疗,可以免去很多化疗的痛苦,也不会损失太多的治疗的机会。
最后想再强调一下,对于全乳切除,基因检测为什么会是一个非常关键的问题呢?对于BRCA突变携带者来说是适用全乳切除的,甚至是作为一种激进的预防手段,在乳腺癌还没有发生的时候就进行,比如朱莉一开始做手术的时候她自己并没有检查出有乳腺癌。而对于一般的早期的乳癌患者来说,如果不是有这个突变,并不需要进行全乳切除,这时候保乳手术的做法是把癌症组织切掉,然后周围附带的一些组织也切掉,这部分组织属于缓冲区,可能有未检出的癌细胞,再配和放疗,跟乳房全切的治疗效果基本上没有什么区别。
因为时间的关系,我们今天只能简要的介绍一些很基本的知识。因为现在的肿瘤研究进展很快,很多新的检测、治疗措施会出来,很多病人及家属面对这些知识可能会蒙圈,不知道到底要不要做。我认为最主要的是跟要主治医生进行沟通,不是说新东西就必须要用,需要使用的是真正有效的东西。平时需要看一些真正科普的东西,提高自己在这方面的判断力。谢谢大家,大家可以提问了。





